
Leistungen unserer
gastroenterologischen Praxis
Koloskopie
Darmspiegelung
Die Koloskopie ist eine Untersuchung des gesamten Dickdarms und des angrenzenden Dünndarms welche mittels hochauflösender Videoendoskopie erfolgt.
Eine wichtige Bedeutung hat die Darmspiegelung im Rahmen einer Vorsorge, da hierbei Darmpolypen, welche teilweise gutartig sind oder bereits Krebsvorstufen enthalten können, sicher entdeckt und gezielt entfernt werden können.
Eine Darmspiegelung kommt zum Einsatz zur Abklärung von Beschwerden wie:
- Verstopfung,
- Durchfall,
- Bauchschmerzen oder Darmblutungen.
Wir bieten Ihnen auch eine kombinierte Magen-und Darmspiegelung an.

Darmentleerung vor der Koloskopie
Um die Darmschleimhaut vollständig und gut beurteilen zu können, muss zunächst eine Darmentleerung erfolgen. Hierfür wird am Vortag und am Morgen der Untersuchung ein spezielles Abführmittel verabreicht. Danach darf der Patient nur noch klare Flüssigkeiten wie Mineralwasser, Tee, klare Säfte oder Brühe zu sich nehmen.
Ablauf einer Koloskopie
Bei der Darmspiegelung wird ein flexibler Schlauch, das Videoendoskop, welches einen Durchmesser von 1,2 cm und eine Länge von 1,5 m hat, über den After in den Darm eingeführt und dann bis zum Blinddarmbereich, dem Coecum, vorgeschoben.
Durch das hochauflösende Bild des Videoendoskops können Entzündungen der Darmschleimhaut sowie Tumore oder Polypen sehr genau erkannt werden.
Über einen Arbeitskanal am Endoskop können dann bereits während der Untersuchung Polypen entfernt oder Gewebeproben schmerzfrei entnommen werden.
Die genaue Analyse der Polypen sowie der Gewebeproben erfolgt in einem pathologischen Institut und kann bis zu einer Woche dauern.
Sedierung während der Koloskopie
Wir führen die Untersuchung in einer Sedierung (Schlafspritze) mit dem Medikament Propofol durch.
Zudem benutzen wir bei der Koloskopie das medizinische Gas CO2 (Kohlendioxid), um den Darm zu entfalten. Im Gegensatz zu der früher verwendeten Raumluft wird CO2 sehr schnell aus dem Darm aufgenommen und dann rasch und vollständig unbemerkt über die Lunge wieder abgeatmet.
Dieser Effekt beginnt bereits während der Untersuchung und verhindert nahezu vollständig das Auftreten von Blähungen und Bauchschmerzen.
Dauer der Koloskopie
Insgesamt dauert die Untersuchung nicht länger als 10 bis 20 Minuten.
Bitte beachten Sie, dass Sie im Falle einer Sedierung eine erwachsene Begleitperson für Ihre Abholung nach der Untersuchung benötigen.
Nach der Untersuchung haben Sie die Möglichkeit, sich in unserem Ruheraum auszuruhen.
Anschließend erfolgt dann das ärztliche Abschlussgespräch und Sie dürfen, wenn nicht anders vereinbart, wieder essen und trinken.
Der Darmkrebs gehört weltweit zu den häufigsten Krebserkrankungen und entsteht meist über viele Jahre hinweg aus zunächst gutartigen Polypen.
Dabei wächst der Darmkrebs grundsätzlich sehr langsam, sodass er lange keinerlei Beschwerden verursacht. Wenn dann jedoch Symptome wie Schmerzen, Gewichtsverlust oder wechselndes Stuhlverhalten auftreten, können Polypen schon sehr groß oder entartet sein. Entartete Polypen, sogenannte Adenome oder auch Darmkrebs, lassen sich dann nicht mehr endoskopisch, also in der Darmspiegelung, entfernen.
Kostenübernahme durch die Krankenkassen
Daher gilt bei Darmkrebs, je früher er entdeckt wird desto besser sind die Heilungschancen. Deshalb gehört die Früherkennung von Darmkrebs seit 2002 zum festen Bestandteil des Früherkennungsprogramms der gesetzlichen Krankenkassen.
Aufgrund vieler medizinischer Studien fand man heraus, dass Darmpolypen bei Menschen über dem 50. Lebensjahr weit verbreitet sind. Dies hat dazu geführt, dass in den Gesundheitsrichtlinien des Gemeinsamen Bundesausschusses die Vorsorgekoloskopie bei Männern ab dem vollendeten 50. Lebensjahr und bei Frauen seit dem 01.04.2025 auch ab dem vollendeten 50. Lebensjahr (vormals 55. Lebensjahr) ausdrücklich empfohlen wird.
Die in der Darmspiegelung festgestellten Polypen, welche schon Krebsvorstufen in sich tragen, sogenannte Adenome, können dann vollständig entfernt werden. So kann man mit der Koloskopie aktiv die Entstehung von Darmkrebs verhindern.
Gastroskopie
Magenspiegelung
Die Gastroskopie (Magenspiegelung) wird hauptsächlich zur Abklärung der Ursachen von Beschwerden und krankhaften Veränderungen
- in der Speisröhre,
- im Magen
- und im Zwölffingerdarm durchgeführt.
Die Gastroskopie kann dabei auch zur Therapie von akuten Magenblutungen oder Verengungen in der Speiseröhre oder im Magen durchgeführt werden.
Zusätzlich wird sie in der operationsvorbereitenden Abklärung oder in der postoperativen Nachsorge und als Kontrolluntersuchung angewendet.
Symptome für die Indikation einer Magenspiegelung:
- Schluckstörungen,
- Magenschmerzen,
- Völlegefühl,
- Übelkeit/Erbrechen,
- Sodbrennen,
- saures- und nichtsaures Aufstoßen
- sowie Blutarmut oder schwarzer Stuhlgang.
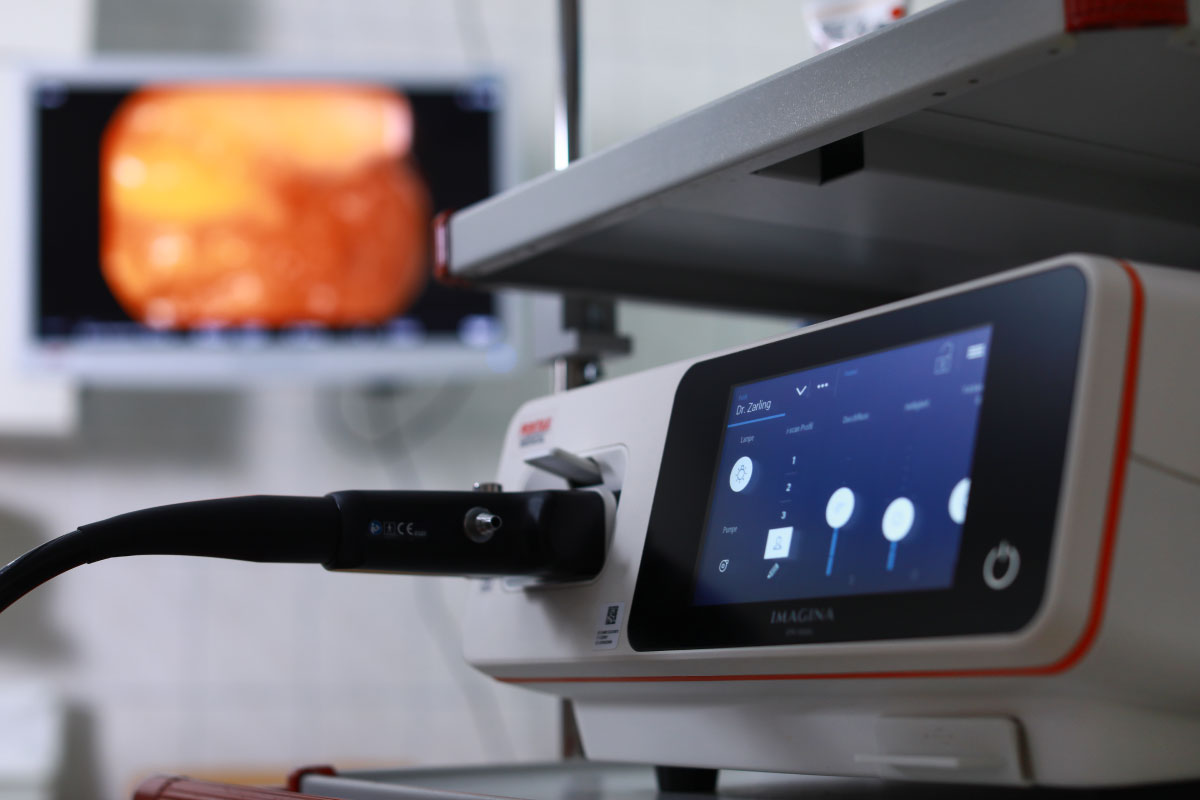
Bei der Magenspiegelung werden die Speiseröhre, der Magen und der Zwölffingerdarm untersucht. Hierbei wird ein flexibles Video-Endoskop unter lokaler Betäubung des Rachens oder im Rahmen einer Sedierung über den Mund in die Speiseröhre eingeführt.
An der Spitze des Endoskops befindet sich eine Optik mit Kamera, deren Bilder auf einen Monitor übertragen werden. Das Gastroskop, welches einen Gesamtdurchmesser von ca. 1 cm hat, verfügt darüber hinaus über Arbeitskanäle, durch die z. B. mit einer Biopsiezange Gewebeproben schmerzlos entnommen werden können.
Diese dienen dann zum Nachweis von Krebsvorstufen, einer Zöliakie oder Helicobacter pylori, einem Bakterium was Magenschleimhautentzündungen und Magengeschwüre verursachen kann.
Die Untersuchung ist nicht schmerzhaft und dauert inklusive der Vorbereitungszeit durchschnittlich 15 min. Das Verfahren gilt als sehr sicher.
Um eine ruhige Untersuchung zu gewährleisten und den Würgereiz zu unterdrücken, empfehlen wir eine Sedierung. Alternativ kann die Untersuchung mit einer örtlichen Betäubung der Rachenschleimhaut durchgeführt werden.
Bitte beachten Sie, dass Sie im Falle einer Sedierung eine erwachsene Begleitperson für Ihre Abholung nach der Untersuchung benötigen.
Nach der Untersuchung haben Sie die Möglichkeit, sich in unserem Ruheraum auszuruhen. Anschließend erfolgt dann das Abschlussgespräch mit dem Arzt.
Sofern nicht anders vereinbart, dürfen Sie im Anschluss wieder essen und trinken.
Kombinierte Magen-und Darmspiegelung
Wir empfehlen grundsätzlich immer eine Endoskopie unter Sedierung durchführen zu lassen, da diese für Sie komplett schmerzfrei und gut verträglich ist und Sie diese „im Schlaf“ problemlos bewältigen.
In vielen Fragestellungen (z. B. Blut im Stuhl, unklaren Bauchschmerzen) ist zur umfassenden Abklärung der Ursache sowohl eine Magen- als auch eine Darmspiegelung notwendig.
Wir bieten Ihnen daher die kombinierte Magen- und Darmspiegelung in einer Untersuchung an. Diese bietet Ihnen zusätzlich neben einer zeitlichen Ersparnis auch den Vorteil einer nur einmalig notwendigen Untersuchungsvorbereitung (Einnahme der Abführlösung, Nahrungskarenz etc.).
Weniger schmerzhafte Blähungen dank CO2-Insufflation
Um den Darm gut zu entfalten und dadurch die Schleimhaut besser beurteilen zu können, muss über das Endoskop während der Untersuchung Luft eingegeben werden.
Durch diese „Luftinsufflation“ kann es nach der Untersuchung teilweise zu schmerzhaften Blähungen kommen, denn obwohl immer versucht wird, die Luft wieder abzusaugen, verbleibt mehr oder weniger ein Teil davon im Darm.
Dies ist besonders bei einer kombinierten Magen- und Darmspiegelung oder einer Endoskopie mit Polypenabtragung und dadurch verlängerter Untersuchungsdauer der Fall.
Mithilfe einer neuen, nebenwirkungsfreien medizinischen Technologie kann der Darm anstatt mit Luft mit Kohlendioxid-Gas entfaltet werden. Kohlendioxidgas wird dabei ca. 150 mal schneller, als Luft über die Darmschleimhaut aufgenommen, über das Blut zur Lunge transportiert und dort abgeatmet.
Dieser Effekt beginnt bereits während der Untersuchung und verhindert nahezu vollständig das Auftreten von Blähungen und Bauchschmerzen.
Die Insufflation von CO2 ist eine wissenschaftlich fundierte Methode. Sie hat sich in zahlreichen medizinischen Untersuchungen als sicher und effektiv erwiesen. Wir freuen uns daher, Ihnen diese neue Methode anbieten zu können.
Sedierung
Wir behandeln Sie im Schlaf
Wenn bei Ihnen eine endoskopische Untersuchung geplant ist (Magen- und/oder Darmspiegelung), dann besteht die Möglichkeit, Ihnen ein Medikament zu geben, welches dafür sorgt, dass Sie keine Schmerzen haben und die Untersuchung „verschlafen“. Diese Medikamentengabe nennt man Sedierung.
Grundsätzlich kann jede Magen- oder Darmspiegelung auch ganz ohne Sedierung erfolgen. Die Sedierung verbessert jedoch den Patientenkomfort und erleichtert die Untersuchung bei schmerzempfindlichen Patienten.
In Studien konnte eindeutig gezeigt, werden dass bei einer Endoskopie unter Sedierung auch die Qualität und Aussagekraft der Untersuchung um ein vielfaches besser ist, als ohne Sedierung.
Wir führen die intravenöse Sedierung ausschließlich mit dem Medikament Propofol durch, welches in der Regel sehr gut verträglich ist.
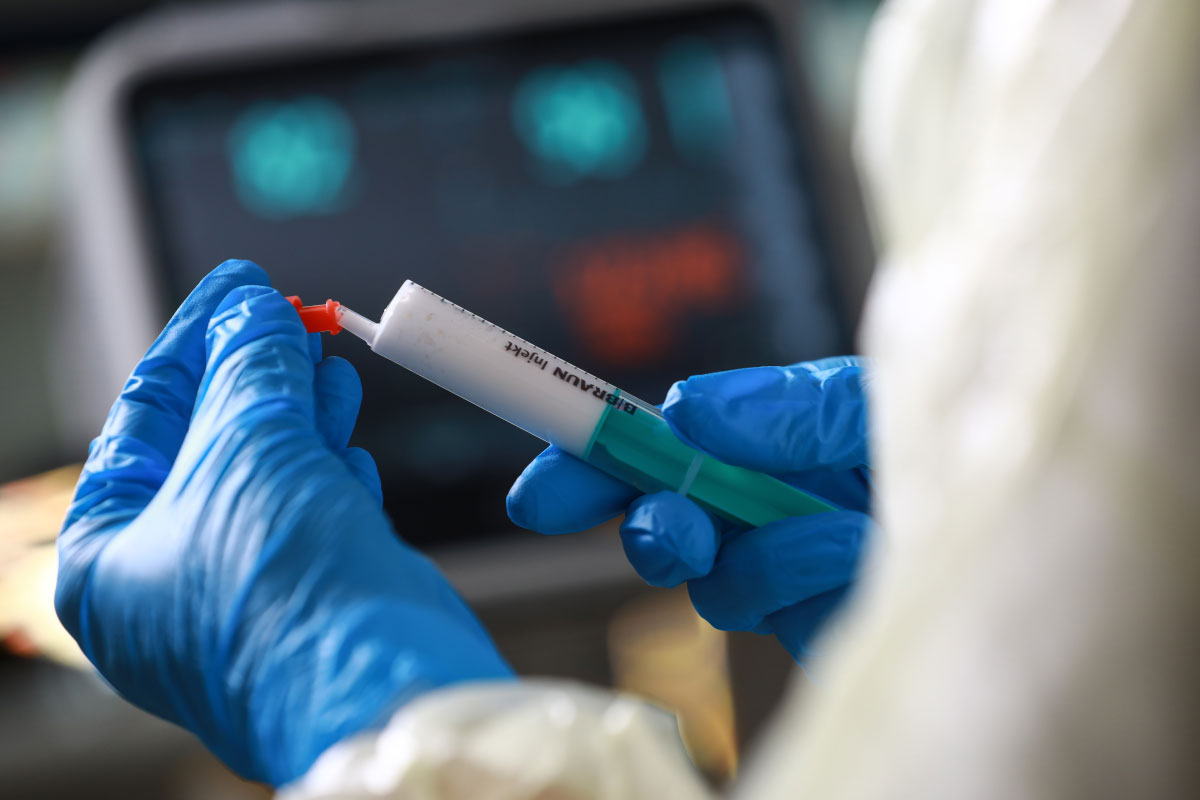
Propofol ist ein kurz wirksames Narkosemittel, das in die Vene („intravenös“) gespritzt und so dosiert wird, dass die normalen Funktionen wie Atmung und Kreislauf unbeeinträchtigt bleiben. Seine Wirkung tritt nach nur wenigen Sekunden ein. Nach der Untersuchung wachen Sie dann innerhalb weniger Minuten wieder auf.
Während einer Endoskopie unter Propofol werden Sie während der ganzen Behandlung von unserem hierfür speziell geschulten und qualifizierten Personal überwacht. Ein Monitor misst kontinuierlich Ihre Herzfrequenz, Ihren Blutdruck und den Sauerstoffgehalt Ihres Blutes.
Nach der Sedierung fühlen Sie sich in der Regel sehr gut und können in unserem Ruhe- bzw. Aufwachraum entspannt aufwachen. Anschließend erfolgt dann das ärztliche Abschlussgespräch.
Bitte beachten Sie, dass am Untersuchungstag die aktive Teilnahme am Straßenverkehr sowie das Bedienen von Maschinen nicht erlaubt ist. Daher empfehlen wir Ihnen, sich nach dem Eingriff von einer erwachsenen Begleitperson abholen zu lassen.
Kapselendoskopie


Dünndarmdarstellung per Videokapsel
Die Kapselendoskopie ist ein Verfahren zur Diagnose von Erkrankungen des Dünndarmes. Hierbei werden die Bereiche des Magen-Darm-Traktes untersucht, die endoskopisch, also mit einer Magen- oder Darmspiegelung nicht erreicht werden können.
Die Videokapsel dient dabei hauptsächlich zur Suche einer Blutungsquelle bei unklaren Eisenmangelzuständen sowie zur Abklärung einer entzündlichen Mitbeteiligung des Dünndarmes bei der chronisch-entzündlichen Darmerkrankung Morbus Crohn.
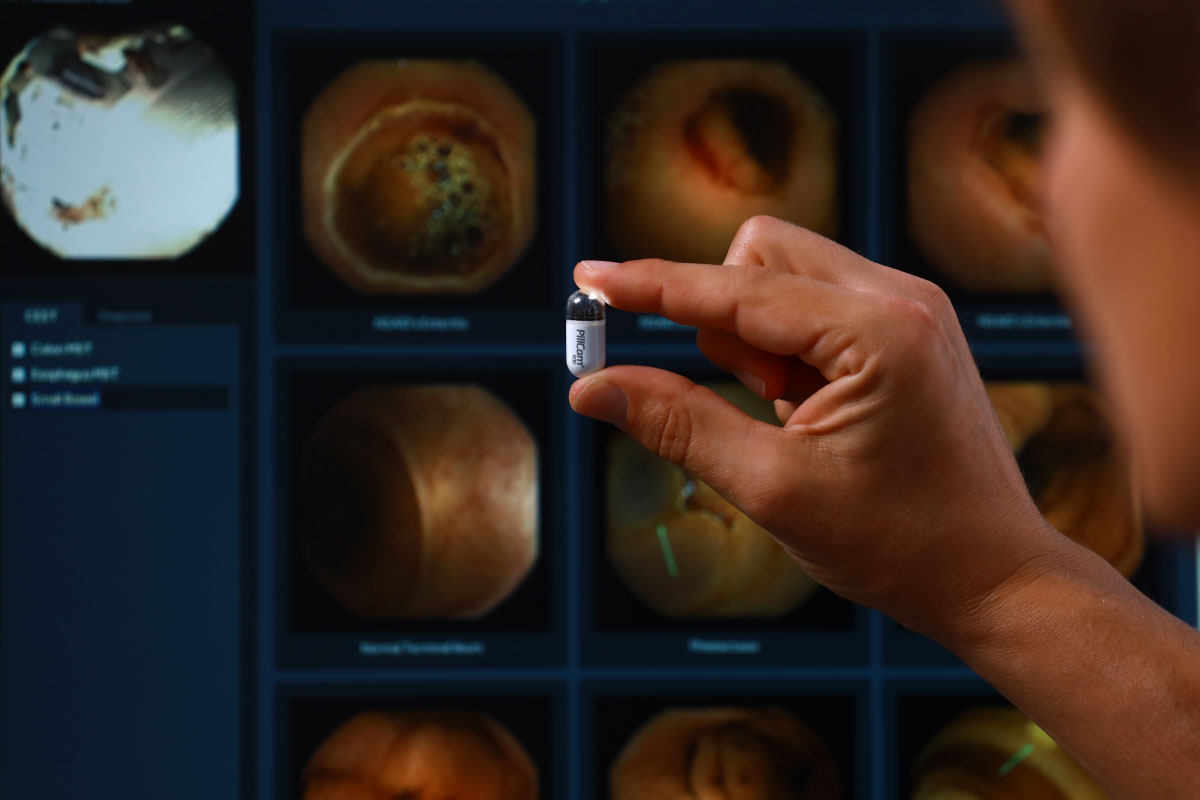
Bei der Untersuchung schluckt der Patient eine Kapsel von der Größe einer Tablette, welche dann auf natürlichem Weg den gesamten Magen-Darmtrakt durchläuft.
In der 11 x 26 mm großen Kapsel befindet sich eine winzige Kamera, eine LED-Lichtquelle, ein Sender sowie eine kleine Batterie.
Mit Hilfe der Kamera werden ca. 2-4 Bilder pro Sekunde aufgenommen, die dann über den Sender an einen Datenrekorder versendet werden. Diesen trägt der Patient an einem Bauchgürtel bei sich.
Die aufgenommenen Bilder können später in unserer Praxis betrachtet und ausgewertet werden.
Die Untersuchungsmethode ist völlig schmerzfrei, es besteht keine Belastung durch Röntgenstrahlen.
Nach circa 24 - 48 Stunden verlässt die Kapsel den Körper auf natürliche Weise.
Sonographie
Ultraschall von Bauchorganen
Die Ultraschalluntersuchung ist ein schonendes und schmerzfreies Verfahren, mit dem man alle Organe des Bauchraumes darstellen kann. Hierzu gehören:
- Leber,
- Gallenblase und die Gallenwege,
- Bauchspeicheldrüse,
- Nieren
- und Milz.
Zusätzlich kann man auch den Darm sowie die großen Blutgefäße des Bauchraumes hiermit untersuchen.
Bei der Untersuchung wird ein Ultraschallkopf, welcher Ultraschallwellen aussendet auf die Haut aufgelegt.
Die Ultraschallwellen werden von den verschiedenen Geweben und Strukturen unterschiedlich reflektiert, wodurch ein Bild entsteht welches die Beurteilung der Organe ermöglicht.
Die Sonographie kann dabei sowohl zur Abklärung akut auftretender Beschwerden benutzt werden als auch zur Verlaufsbeurteilung bestehender Erkrankungen. Die Untersuchung wird im Liegen durchgeführt und dauert in der Regel nur ein paar Minuten.

Zur differentialdiagnostischen Abklärung von Bauchschmerzen kann auch die Ultraschalluntersuchung des Darmes ein wichtiger Baustein sein.
Mit Hilfe von modernen hochauflösenden Ultraschallsonden kann man präzise den Dünn- und Dickdarm darstellen, um so Erkrankungen wie z. B. eine Appendizitis, eine Divertikulitis oder chronisch-entzündliche Darmerkrankungen festzustellen.
Insbesondere bei den chronisch-entzündlichen Darmerkrankungen Morbus Crohn und Colitis ulcerosa ist die Darmsonographie eine sehr gute Methode, um den Krankheitsverlauf und den Therapieerfolg zu überwachen.
Bei einem Bauchaortenaneurysma ist die Bauchschlagader (Aorta abdominalis ) auf ≥ 3 cm krankhaft erweitert. Die Mehrzahl der Aneurysmen entsteht aufgrund einer Verkalkung der Arterien (Atherosklerose).
Das Bauchaortenaneurysma verursacht meistens keine oder nur sehr wenige unspezifische Symptome wie diffuse Bauch- und Rückenschmerzen. Bleibt es unerkannt, kann es in einem fortgeschrittenem Stadium rasch zum Tode führen. Mit dem Ultraschall kann man ein Aneurysma frühzeitig erkennen.
Insbesondere bei Männern ab dem 65. Lebensjahr ist das Risiko, an einem Bauchaortenaneurysma zu erkranken, erhöht. Dies hat dazu geführt, dass die gesetzlichen Krankenkassen die Kosten für eine diesbezügliches Ultraschall-Screening vollständig übernehmen.
Ultraschall der Schilddrüse
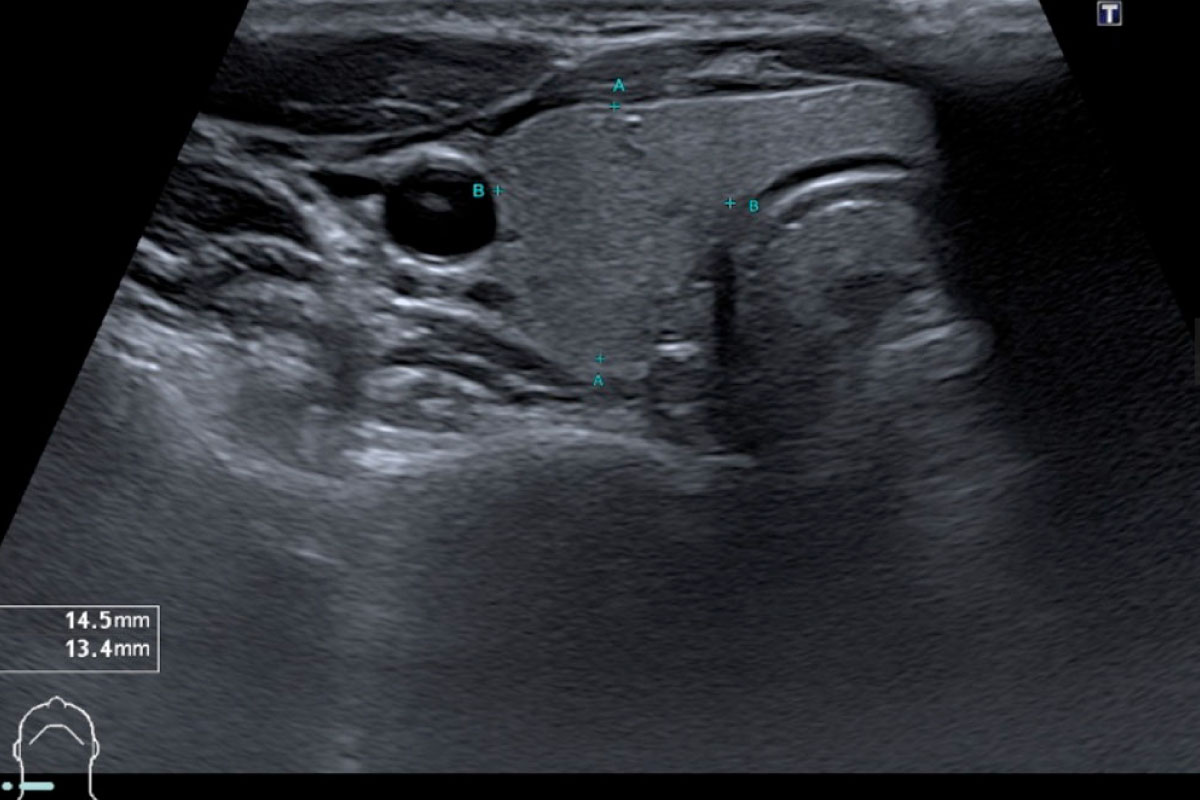
Die Untersuchung der Schilddrüse mittels Ultraschall wird häufig bei Symptomen der Schilddrüsenüber- oder -unterfunktion durchgeführt oder wenn in der Routinelabordiagnostik veränderte Blutkonzentrationen von Schilddrüsenhormonen aufgefallen sind.
Bei der Schilddrüsen-Sonographie können die Größe der Schilddrüse, die Struktur des Organs (beispielsweise Knoten) und die umliegenden Strukturen wie Lymphknoten und Blutgefäße beurteilt werden.
Funktionsdiagnostik
Diagnostik von Unverträglichkeiten mittels des H2- Atemtestes
Wenn Sie an Beschwerden wie Bauchschmerzen, Blähungen, Übelkeit und Erbrechen oder Durchfall leiden, können häufig Unverträglichkeiten auf bestimmte Nahrungsmittel vorliegen. Hierzu zählen vor allem die Laktose- und Fruktoseintoleranz sowie die Sorbitintoleranz.
Bei einer Milchzuckerunverträglichkeit (Laktoseintoleranz) besteht in der Regel eine Enzymschwäche, die dazu führt, dass der aufgenommene Zucker im Dünndarm nicht adäquat verwertet werden kann, so in den Dickdarm gelangt, wo er dann von Darmbakterien zersetzt wird.
Ähnlich verhält es sich bei der Fruktoseintoleranz, bei welcher aufgrund eines im Dünndarm fehlenden Eiweißes die Fruktose nicht vollständig aufgenommen werden kann.
Auch hier gelangen die Fruktosemoleküle in den Dickdarm und werden von Darmbakterien zersetzt. Die dabei entstehenden Blähungen können zu Beschwerden führen.
Bei beiden Nahrungsmittelintoleranzen entsteht durch die bakterielle Zersetzung der Kohlenhydrate im Darm Wasserstoff. Dieser Wasserstoff wird ins Blut aufgenommen und von dort über die Lunge abgeatmet. Mit Hilfe spezieller Messgeräte kann man nun den Wasserstoffgehalt in der Ausatemluft nachweisen und so eine Nahrungsmittelunverträglichkeit diagnostizieren.
Die Atemtests sind einfach durchzuführen und wenig belastend.

- H2-Atemtest auf Laktoseintoleranz
- H2-Atemtest auf Fruktoseintoleranz
Spezialsprechstunde für chronisch-entzündliche Darmerkrankungen


Morbus Crohn & Colitis ulcerosa
Zu den chronisch-entzündlichen Darmerkrankungen (CED) gehören insbesondere Morbus Crohn (MC) und Colitis ulcerosa (CU). Hierbei handelt es sich um schubweise oder kontinuierlich auftretende entzündliche Veränderungen des Darmes, deren Häufigkeit in der Bevölkerung in den letzten Jahren deutlich zunimmt. Die Erkrankungen können in jeder Altersgruppe auftreten, nicht selten werden diese bereits bei sehr jungen Menschen diagnostiziert.
Da diese Erkrankungen chronisch verlaufen, stellen die körperlichen Symptome – wie Bauchschmerzen und Durchfälle – für die Patienten meist auch eine große psychische Herausforderung dar. Ein besonderes Vertrauensverhältnis zum behandelnden Arzt und eine langfristige Behandlung sind uns daher sehr wichtig.
Diagnose & Verlaufskontrolle
Um eine chronisch-entzündliche Darmerkrankung diagnostizieren zu können, ist in der Regel eine Endoskopie notwendig.
Für die Verlaufskontrolle der Darmerkrankung bieten wir zudem eine Ultraschalluntersuchung des Darmes (Darmsonographie) und die Bestimmung von Entzündungswerten im Stuhlgang (fäkales Calprotectin) als alternative schonende Untersuchungsverfahren an.
Dies ermöglicht uns eine rasche, orientierende Beurteilung der Aktivität einer chronisch-entzündlichen Darmerkrankung. Die Häufigkeit von endoskopischen Untersuchungen kann durch diese Methoden teilweise reduziert werden.
Erstgespräch & Therapieplan
Zu einem vereinbarten Termin bitten wir Sie, einen Überweisungsschein Ihres Hausarztes und die bisher erhobenen Vorbefunde (Arztbriefe, Laborwerte etc.) mitzubringen.
Wir besprechen dann mit Ihnen, ob Untersuchungen oder andere medikamentöse Behandlungen sinnvoll und notwendig sind.
Dabei bieten wir Ihnen eine Ihren individuellen Wünschen und Bedürfnissen angepasste, leitliniengerechte medikamentöse Therapie, bei der auch neu zugelassene Medikamente Berücksichtigung finden.